DIABETES
糖尿病とは?症状・原因・診断基準を詳しく解説
糖尿病とは?症状・原因・診断基準を詳しく解説
糖尿病とは?
糖尿病は、膵臓(すいぞう)から分泌されるホルモン「インスリン」が十分に働かなくなることで、血液中のブドウ糖濃度(血糖値)が慢性的に高くなる病気です。
日本における糖尿病の現状
厚生労働省によると、日本の糖尿病患者数(予備軍を含む)は約2,000万人に上り、生活習慣や社会環境の変化に伴い増加傾向にあります。(出典:平成28年「国民健康・栄養調査」|厚生労働省)
糖尿病の症状
糖尿病の初期症状はほとんど自覚されないことが多く、体重減少や多尿などの症状が現れるのは病状が進んでからです。
糖尿病の影響と合併症
高血糖状態が続くと、以下のような合併症を引き起こすリスクがあります。
- 血管・神経障害:動脈硬化や神経障害の原因となり、足のしびれや潰瘍を引き起こすことがあります。
- 腎臓の影響:糖尿病腎症が進行すると、腎機能が低下し、透析治療が必要になる可能性があります。
- 目の病気:糖尿病網膜症により、視力が低下し、最悪の場合は失明のリスクも。
- がん・認知症のリスク増加:高血糖はがんや認知症の発症リスクを高めることが報告されています。
早期発見・治療の重要性
近年は健康診断などで無症状の段階で糖尿病が発見されることも増えています。早期に治療を開始することで、血糖コントロールがしやすくなり、合併症のリスクを軽減できます。
糖尿病の治療方法
糖尿病治療の基本は、「生活習慣の改善」です。
- 食事療法:バランスの取れた食事を心がけ、糖質の過剰摂取を控える。
- 運動療法:適度な運動を取り入れることで、インスリンの働きを促進。
- 薬物療法:必要に応じて、内服薬やインスリン療法を行います。
糖とインスリンの働き
糖尿病というと、「血糖値」や「インスリン」といったキーワードを耳にしたことがある方も多いことでしょう。糖尿病とはどのような体の状態なのかを理解するためには、糖とインスリンの働きをまず理解する必要があります。
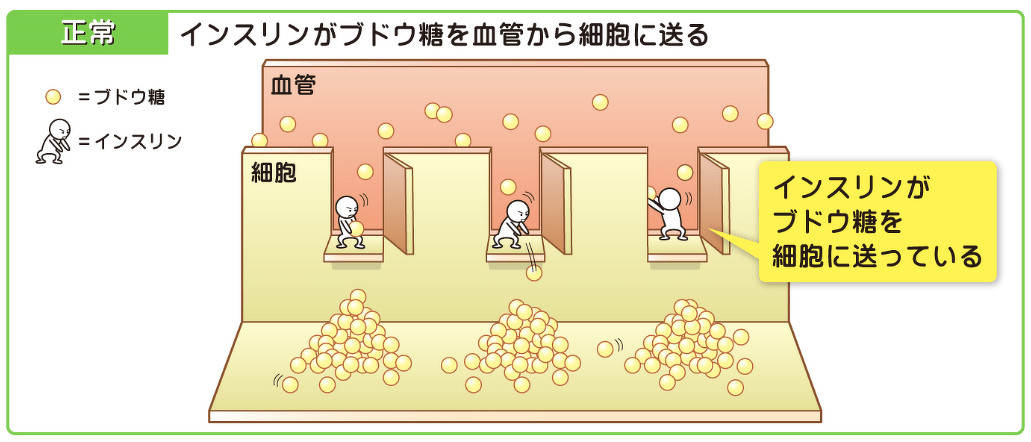
私たちは食事をすることで食材に含まれる糖分を体内に取り込んでいます。消化された糖分はブドウ糖(糖)と呼ばれます。ブドウ糖は血液によって様々な細胞のエネルギー源として全身に運ばれていき、糖が余ると肝臓に蓄えられます。
一方、インスリンは膵臓(すいぞう)のβ(ベータ)細胞から分泌されるホルモンで、常に一定量分泌されています。主にブドウ糖を必要としている細胞・組織に糖を送ることや、余ったブドウ糖を肝臓に送りグリコーゲンという形に変える働きをしています。
糖尿病疾患の方の体の状態
食事摂取などでブドウ糖が増えても(≒血糖値が上がっても)、インスリンは通常よりも倍量を分泌して適切にブドウ糖を処理するため、血液中の血糖値は一定に保たれています。
しかし、何らかの原因でインスリンが正常に分泌されなかったり、働きが弱かったりすると、血液中にブドウ糖があふれてしまう状態が続く「糖尿病」となります。
糖尿病は、エネルギー源としての「糖」と糖を必要とする細胞に運ぶ働きをする「インスリン」とのバランスが崩れることによって、血液中に糖が余ってしまう病気です。
糖尿病の分類
日本糖尿病学会では、血糖値を「糖尿病型」、「境界型」、「正常型」の3つに分類しています。検査で糖尿病型を2回確認した場合など、一定の条件に当てはまると「糖尿病」と診断します。
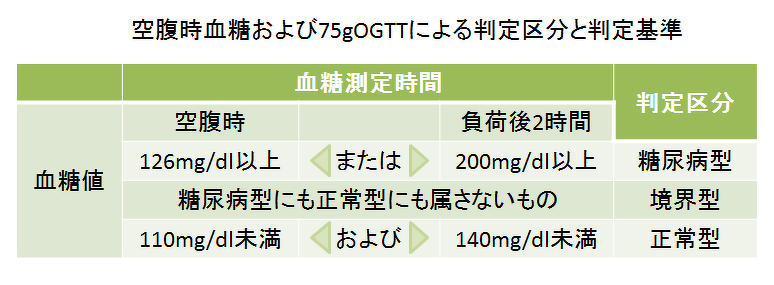
糖尿病型(次のうち、いずれか1つでもあれば)
- 空腹時血糖値:126mg/dL以上
- ブドウ糖負荷(75gOGTT) *1 後2時間の血糖値:200mg/dL以上
*1 75gOGTT:インスリンの量や効き具合をみる検査方法。後述する検査の項目にて、詳しく解説しています。 - 随時血糖値(食事と採血時間の関係を問わず測定した値):200mg/dL以上
- HbA1c(血中の糖化ヘモグロビンの割合):6.5%以上
正常型
空腹時血糖値:110mg/dL未満およびブドウ糖負荷2時間後血糖値:140mg/dL未満
境界型
糖尿病型と正常型のどちらにも属さない場合
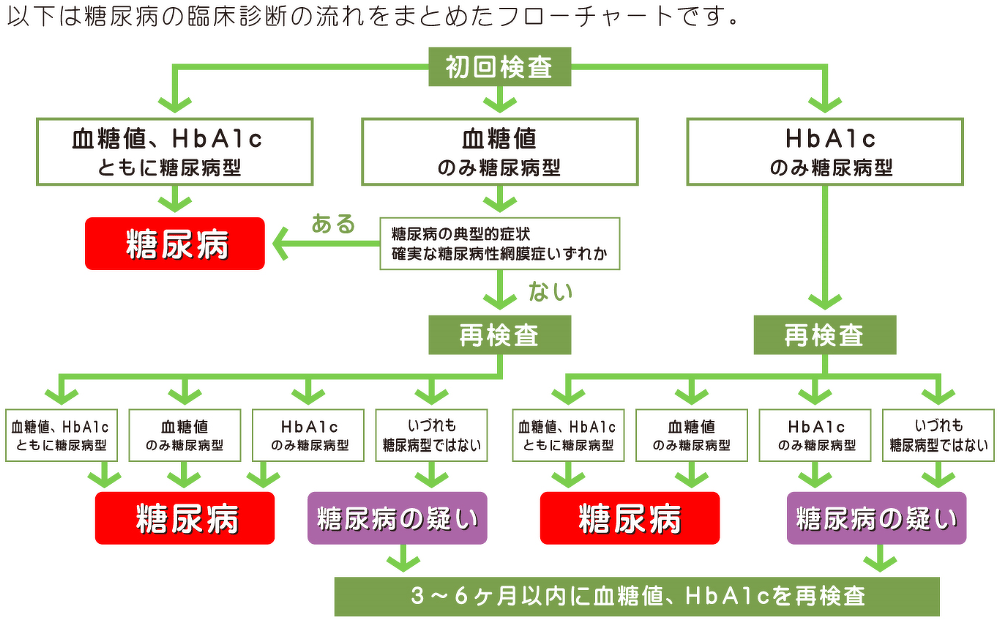
糖尿病の診断の流れ
検査において、次のいずれかのケースに当てはまる場合には、「糖尿病」と診断します。
- 糖尿病型を2回確認した場合
※血糖値での確認が1回以上必要。複数回検査してもHbA1c結果だけではNG。 - 血糖値での糖尿病型判定+慢性高血糖症状の存在がある場合
以下のいずれかの慢性高血糖症状がみられる場合には、1回の検査でも確定診断となります。- 糖尿病の典型的な症状(多尿・口渇・体重減少など)
- 確実な糖尿病網膜症
- .過去に糖尿病と診断されている場合
現時点での血糖値が糖尿病型以下であっても、糖尿病として対応します。
糖尿病の管理は専門医に相談を
糖尿病の食事管理は一人ひとりの状態によって異なります。適切な食事療法を続けることで、血糖値のコントロールが改善し、健康な生活を送ることができます。
当クリニックでは、糖尿病の専門的な診療や管理栄養士による栄養相談を実施しています。食事に関するお悩みがある方は、ぜひ一度ご相談ください。

